Sin embargo, las causas, la evolución y el tratamiento no tienen nada que ver entre sí. Entender estas diferencias no es un detalle académico. Es la base para no confundir diagnósticos, no generar miedos innecesarios y acompañar mejor a quien convive con dolor articular.
Artritis: un término general que conviene aclarar
La palabra artritis significa, literalmente, inflamación de una articulación.Pero bajo ese paraguas se esconden procesos muy diferentes. Entre los más frecuentes están:
- la osteoartritis (o artrosis),
- la artritis reumatoide,
- y la gota.
Osteoartritis: el desgaste que duele… pero no inflama todo el cuerpo
La osteoartritis es la forma más común de enfermedad articular.Suele aparecer a partir de la madurez y no es una enfermedad “inflamatoria general”, sino un proceso de desgaste progresivo del cartílago.
Qué ocurre en la articulación
Con el paso del tiempo —o tras sobrecargas, lesiones o enfermedades previas— el cartílago pierde capacidad de amortiguación. El hueso responde formando osteofitos (pequeños “picos” óseos) y la articulación se vuelve menos flexible.Cómo se manifiesta
- Dolor con el movimiento, que empeora a lo largo del día
- Rigidez matutina corta, que mejora al empezar a moverse
- Limitación del movimiento
- Sensación de “articulación gastada”
Una idea clave
En la osteoartritis no hay un ataque del sistema inmunológico, ni una inflamación sistémica mantenida. Por eso, los análisis suelen ser normales o solo levemente alterados.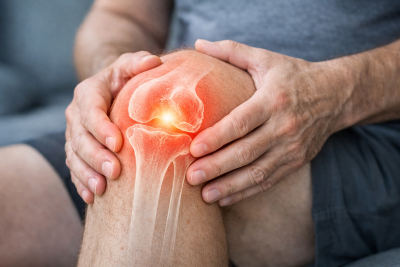
Artritis reumatoide: cuando la inflamación empieza antes del dolor
La artritis reumatoide es una enfermedad autoinmune y sistémica.Aquí el problema no es el desgaste, sino que el sistema inmunológico ataca por error a las propias articulaciones.
Mucho más que dolor articular
Suele afectar de forma simétrica a manos y pies, y se acompaña de:- hinchazón persistente,
- rigidez matutina prolongada,
- cansancio profundo,
- y, en fases avanzadas, deformidades articulares.
Lo que hoy sabemos
La investigación moderna muestra que, años antes de los primeros síntomas, ya pueden existir:- anticuerpos específicos en sangre,
- inflamación sistémica silenciosa,
- alteraciones en células inmunitarias.
Por qué esto cambia la forma de entender la enfermedad
Detectar la artritis reumatoide de forma precoz no solo alivia síntomas, sino que puede modificar su evolución y prevenir daño articular irreversible.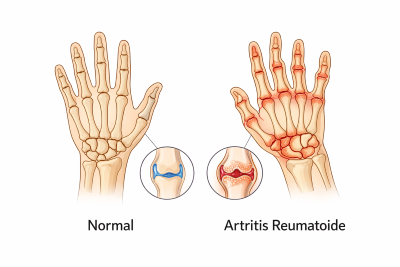
Gota: cristales, metabolismo y brotes intensos
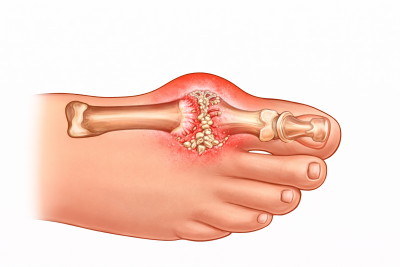
La gota tiene un mecanismo distinto.Aquí el problema es la acumulación de ácido úrico, que forma cristales en la articulación.
Cómo se presenta
- Dolor muy intenso y repentino
- Inflamación llamativa
- Enrojecimiento y calor local
Lo característico
No es una enfermedad autoinmune ni un desgaste mecánico.Es un trastorno metabólico, muy influido por:
- genética,
- alimentación,
- función renal,
- y estilo de vida.
Tres enfermedades, tres lógicas distintas
Aunque el dolor articular pueda parecer similar, conviene recordarlo:- Osteoartritis: adaptación y desgaste
- Artritis reumatoide: inflamación inmunológica sostenida
- Gota: depósito de cristales por alteración metabólica
Alimentación y estilo de vida: apoyo, no promesa
La alimentación no cura la artritis, pero sí puede influir de forma significativa en la inflamación, el dolor y la evolución funcional de la enfermedad. Entender esto evita dos extremos frecuentes: la resignación absoluta o la expectativa de soluciones milagro.Control del peso y protección articular
Mantener un peso adecuado es una de las medidas más efectivas —y a menudo más infravaloradas— en el manejo de la artritis. El exceso de peso incrementa la carga mecánica sobre las articulaciones, especialmente rodillas, caderas y columna, y puede acelerar el deterioro articular y el dolor. Reducir esa sobrecarga no solo mejora la movilidad, sino que disminuye la inflamación de bajo grado asociada al tejido adiposo, un factor especialmente relevante en enfermedades inflamatorias crónicas.Salud ósea: un aspecto que no conviene descuidar
En personas con artritis reumatoide, y especialmente en quienes reciben tratamiento prolongado con corticosteroides, la salud ósea merece una atención específica. Una ingesta adecuada de calcio y vitamina D contribuye a:- mantener la densidad ósea,
- reducir el riesgo de fracturas,
- y preservar la autonomía funcional a largo plazo.
Grasas saludables e inflamación
Entre los nutrientes con mayor respaldo científico destacan las grasas omega-3, presentes en pescados de agua fría como el salmón, el atún o la caballa, así como en nueces, semillas de chía, linaza y algunos derivados de la soja. Estas grasas participan en la regulación de los procesos inflamatorios y pueden ayudar a modular la respuesta del organismo. El aceite de oliva virgen extra, aunque no aporta omega-3, contiene compuestos fenólicos con efecto antiinflamatorio, ampliamente descritos en la literatura científica y señalados por instituciones como la Mayo Clinic.Antioxidantes: colores que protegen
Las frutas y verduras ricas en antioxidantes aportan vitaminas (C y E), carotenoides, licopeno y flavonoides que ayudan a neutralizar el estrés oxidativo, un proceso implicado en la inflamación articular crónica. Verduras de hoja verde, remolacha, arándanos y cerezas destacan por su densidad nutricional. Algunos estudios sugieren que el consumo regular de cerezas o granada puede asociarse a una reducción del dolor y la inflamación articular, aunque estos efectos varían entre personas. Otros alimentos con perfil antioxidante interesante incluyen:- legumbres,
- frutos secos,
- té verde,
- chocolate negro en cantidades moderadas,
- especias como la canela, el jengibre o la cúrcuma.
Fibra, microbiota y regulación inflamatoria
La fibra dietética cumple una función que va más allá del tránsito intestinal. Presente en frutas, verduras, cereales integrales y legumbres, favorece la diversidad y el equilibrio de la microbiota intestinal. Un intestino en equilibrio se asocia con una mejor regulación del sistema inmunológico y de la inflamación, un aspecto especialmente relevante en enfermedades articulares inflamatorias.El patrón mediterráneo como referencia
Entre los modelos dietéticos más estudiados, la dieta mediterránea destaca por su consistencia científica. Basada en alimentos vegetales, pescado, legumbres, frutos secos y aceite de oliva, y con un consumo limitado de carne roja y productos ultraprocesados, este patrón se asocia a:- menor inflamación sistémica,
- mejor salud cardiovascular,
- y una evolución más favorable de enfermedades crónicas.
Un enfoque realista
Modificar la alimentación no ofrece resultados inmediatos ni universales, pero sí puede convertirse en una herramienta complementaria valiosa cuando se integra con tratamiento médico, actividad física adaptada y un seguimiento individualizado. En artritis, como en muchas enfermedades crónicas, la suma de pequeños cambios sostenidos suele ser más eficaz que cualquier medida aislada.Conclusión
No toda artritis es igual.No todo dolor articular significa lo mismo.
Y no todas las soluciones pasan por el mismo camino. Entender qué tipo de proceso hay detrás del dolor permite decidir mejor, tratar antes y vivir con más calma una enfermedad que, bien acompañada, no tiene por qué definir a la persona.
Artículos relacionados
Ácido úrico, gota y las cerezas
La relación entre hiperuricemia, artritis gotosa y el papel de las cerezas como apoyo nutricional en la inflamación articular.Artritis reumatoide y fitoterapia
Un recorrido por el abordaje fitoterapéutico de la artritis reumatoide, con evidencia, prudencia y enfoque integrador.La sinergia antiinflamatoria
Cómo ciertos compuestos naturales actúan sobre los procesos bioquímicos de la inflamación y el dolor crónico.Acupuntura para el dolor crónico
Qué dice la evidencia científica sobre la eficacia de la acupuntura en el tratamiento del dolor persistente.Referencias y fuentes consultadas
- HealthDay News. Información divulgativa sobre artritis reumatoide y detección temprana, basada en investigaciones recientes en inmunología clínica. https://spanish.healthday.com/noticias-salud/bone-and-joint/signos-ocultos-de-artritis-reumatoide-encontrados-en-la-sangre-mucho-antes-del-diagnostico
- Science Translational Medicine. Progression to rheumatoid arthritis in at-risk individuals is defined by systemic inflammation and by T and B cell dysregulation. https://www.science.org/doi/10.1126/scitranslmed.adt7214
- Centros para el Control y la Prevención de Enfermedades (CDC), EE. UU. Información general y clínica sobre artritis reumatoide. https://www.cdc.gov/arthritis/rheumatoid-arthritis/index.html
- Mayo Clinic. Ejercicio físico y artritis: beneficios del movimiento regular en la salud articular y funcional. https://www.mayoclinic.org/diseases-conditions/arthritis/in-depth/arthritis-exercise/art-20047971
- Mayo Clinic Minute. Fighting arthritis with food: cómo la alimentación puede ayudar a manejar la artritis y la inflamación articular. https://newsnetwork.mayoclinic.org/discussion/mayo-clinic-minute-fighting-arthritis-with-food/

